.
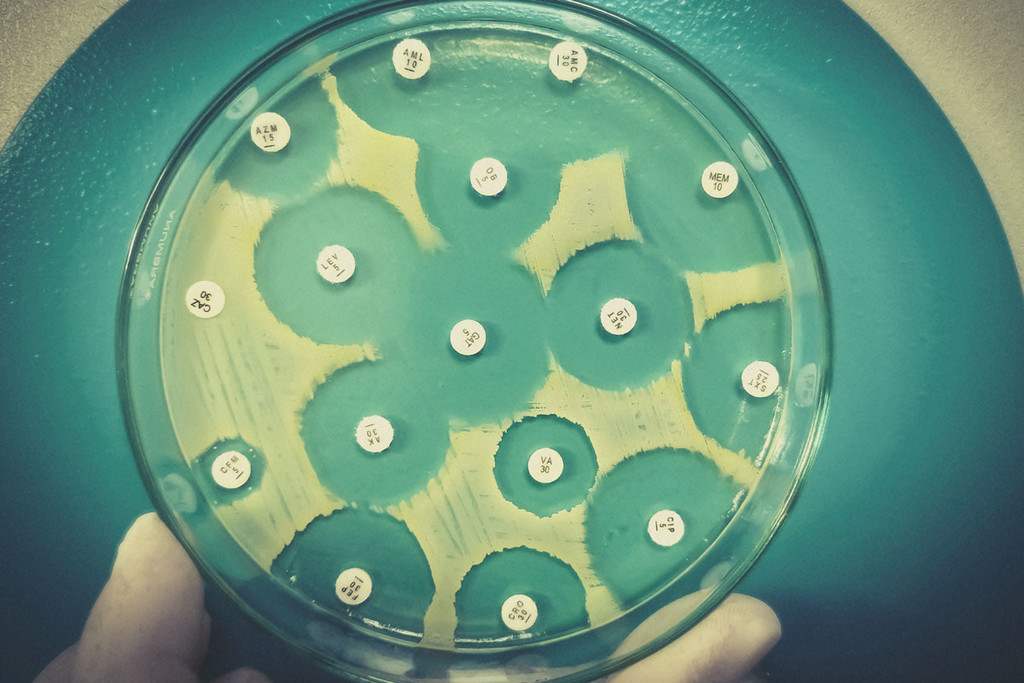
Puoi fumare cannabis mentre assumi antibiotici?
Puoi fumare erba mentre prendi gli antibiotici? L’erba stessa funziona come antibiotico? Unisciti a noi mentre approfondiamo la storia ed i diversi tipi di antibiotici, se cannabinoidi come THC e CBD interagiscano con gli antibiotici e se la cannabis abbia un futuro nel trattamento di ceppi di batteri resistenti agli antibiotici.
Punti chiave
- THC e CBD possono inibire gli enzimi epatici (CYP450) e influenzare il metabolismo degli antibiotici.
- Le prove sulle interazioni THC–antibiotici sono limitate, con segnalazioni isolate.
- Il CBD può comportare un rischio di interazione più elevato e maggiori effetti collaterali.
- Fumare durante un’infezione respiratoria può peggiorare i sintomi.
- I cannabinoidi sono studiati come antibatterici, ma le evidenze sono ancora precliniche.
Indice:
- Il rapporto tra marijuana ed antibiotici: due approcci
- L’importanza degli antibiotici
- I diversi tipi di antibiotici
- Puoi fumare erba con gli antibiotici?
- Cos’è la resistenza agli antibiotici?
- La marijuana è un potenziale antibiotico?
- Esistono altri cannabinoidi antibatterici?
- Il futuro della cannabis come antibiotico
Puoi fumare erbacon gli antibiotici? Considerando che milioni di persone usano cannabis ogni giorno e che tutti i giorni vengono anche assunte milioni di dosi di antibiotici, vale la pena sapere se esista un’interazione tra le due sostanze.
La relazione tra cannabis ed antibiotici può andare più in profondità delle semplici interazioni farmacologiche.
Alcune ricerche stanno esaminando il potenziale antibiotico dei composti della cannabis nella speranza di trovare nuove armi contro ceppi di batteri resistenti ai farmaci.
Qui di seguito scoprirai quanto sia sicuro fumare erba durante un trattamento con antibiotici. Approfondiremo inoltre il potenziale antibatterico dei composti contenuti nella cannabis per capire se la pianta possa trovare un posto nel futuro della medicina antibiotica.
Il rapporto tra marijuana ed antibiotici: Due approcci
Prima di tutto, i consumatori di cannabis dovrebbero sapere se assumere contemporaneamente cannabis ed antibiotici possa mettere a rischio la loro salute. Questo perché la cannabis può effettivamente interagire negativamente con alcuni farmaci.
La cannabis potrebbe essere un interessante oggetto di studio nella ricerca di sostanze simili agli antibiotici in grado di combattere ceppi di batteri resistenti ai farmaci.
Considera per un momento quanto siamo fortunati nell’era moderna. Certo, molti di noi subiscono lo stress delle scadenze, delle bollette e di un eccesso di stimoli esterni, ma spesso diamo per scontato che noi umani non dobbiamo più provare le sofferenze causate da armi, denti ed artigli a cui erano esposti i nostri antenati. La natura è un ciclo di vita e di morte, una guerra in corso tra innumerevoli specie. Uno dei nostri più antichi nemici, i batteri, avrebbe potuto ucciderci in passato, ma ora siamo abbastanza fortunati da avere accesso a medicine che li sopprimono.
Gli antibiotici salvano oltre 200.000 vite ogni anno solo negli Stati Uniti. Ma gli umani non sono l’unica specie con una tendenza ad adattarsi e superare le avversità; molte specie di batteri mutano e sviluppano resistenze. Ora, i ricercatori stanno cercando nuove fonti di antibiotici per contrastare questa minaccia ed alcuni hanno messo la cannabis nel mirino.
L’importanza degli antibiotici
Gli antibiotici sono un’arma essenziale nella guerra secolare contro la vita microbica. Naturalmente, non tutti gli organismi microscopici portano malattie. L’intestino umano contiene miliardi di batteri, funghi e virus che ci aiutano a digerire il cibo ed a rafforzare il nostro sistema immunitario. Ma molte altre specie di microbi non funzionano in modo così simbiotico con il corpo umano.
Esiste una miriade di specie e ceppi di batteri infettivi. Questi organismi possono farsi strada nel corpo umano attraverso vari mezzi, tra cui il contatto, la trasmissione aerea e le goccioline. Ad esempio, mangiare un pezzo di cibo poco cotto serve spesso come punto d’ingresso per alcune specie.
Le infezioni possono verificarsi in qualsiasi zona del corpo. I sintomi derivano dai batteri stessi o dalla reazione del nostro corpo alla loro presenza. I batteri variano nella loro patogenicità (il loro potenziale di causare malattie) e solo una piccola percentuale di queste specie causa infezioni e malattie nell’uomo. Ma molte di queste possono causare gravi danni.
Ogni organo del corpo umano è suscettibile all’infezione batterica. Le specie che attaccano le meningi (membrane che proteggono il cervello ed il midollo spinale) possono causare la meningite. Quelli che entrano nei polmoni possono causare la polmonite. Lo Staphylococcus aureus, che di solito risiede nella pelle, può entrare nel corpo attraverso le ferite, infettando le valvole cardiache e l’addome.

-
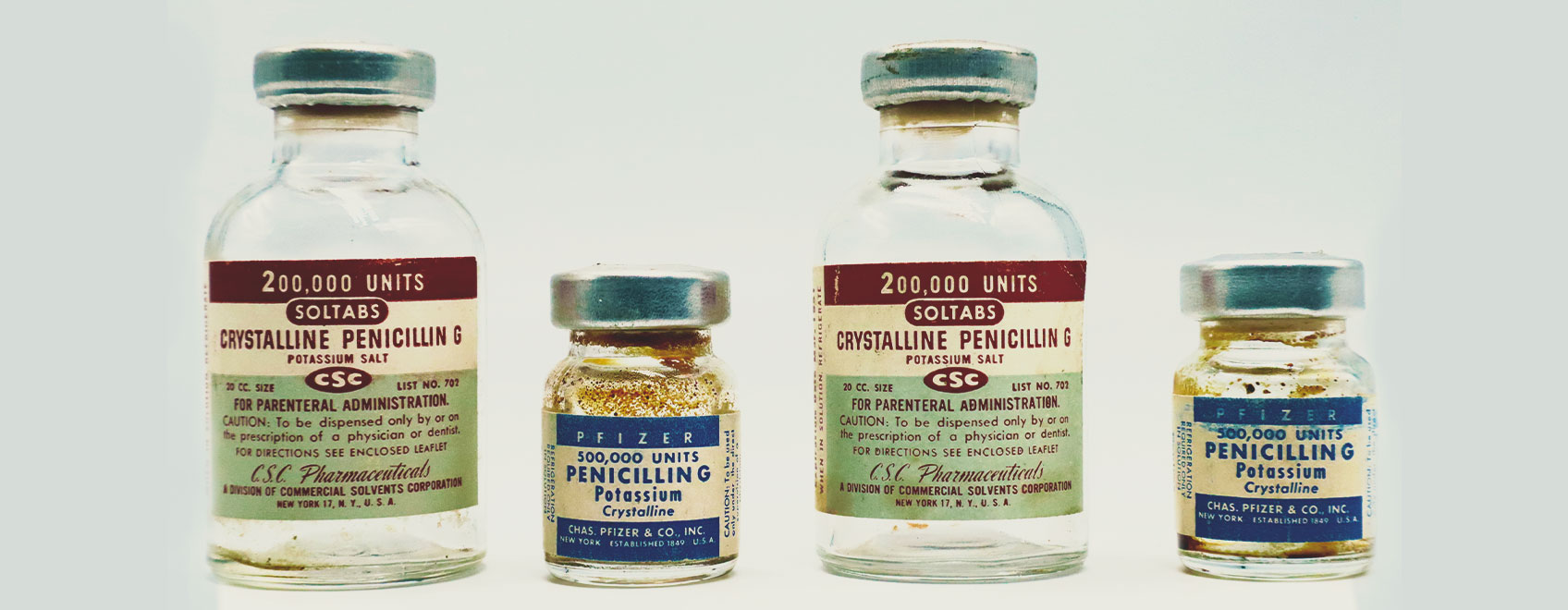
Breve storia degli antibiotici
Per fortuna, gli antibiotici hanno contribuito a trasformare in piccoli inconvenienti le infezioni che in precedenza risultavano mortali. Le malattie infettive sono in cima alla lista come principale causa di mortalità per la maggior parte della specie umana e la scoperta degli antibiotici ci ha fornito un’arma efficace contro questo nemico invisibile.
Le prove suggeriscono che gli esseri umani abbiano sfruttato il potere degli antibiotici per millenni. Ad esempio, tracce dell’antibiotico tetraciclina sono presenti nei resti scheletrici umani[1] dell’antica Nubia sudanese risalenti al 350–550 d.C.
Tuttavia, la maggior parte di noi associa la scoperta di antibiotici salvavita e l’inizio dell’era degli antibiotici ad Alexander Fleming. Il dottor Fleming scoprì l’antibiotico penicillina mentre studiava il batterio Staphylococcus. Dopo aver lasciato una piastra di Petri piena di batteri accanto ad una finestra aperta, ha in seguito trovato la piastra contaminata dalla muffa. Ma la nuova comparsa di funghi aveva anche ucciso i batteri infettivi.
Questa scoperta rivoluzionaria ebbe luogo il 3 settembre 1928 e salvò circa 200 milioni di vite[2].
-
Come funzionano gli antibiotici
Gli antibiotici funzionano in due modi principali. Aiutano a rallentare le cellule batteriche (batteriostatici) o le uccidono (battericidi). Gli antibiotici batteriostatici bloccano l’attività cellulare dei batteri ma non ne provocano la morte. Essenzialmente, mettono in pausa la loro capacità di moltiplicarsi, offrendo così al sistema immunitario ampie opportunità di spazzare via l’infezione. Questi farmaci ottengono il loro risultato interferendo con la replicazione del DNA dei batteri, con il loro metabolismo e con la produzione di proteine.
Al contrario, gli antibiotici battericidi uccidono direttamente i batteri. Lo fanno impedendo ai batteri di formare una parete cellulare e quindi portando rapidamente alla loro scomparsa. Gli antibiotici a base di penicillina sono battericidi, compresa la penicillina V per il mal di gola e l’amoxicillina per le infezioni toraciche.
Gli antibiotici sono inoltre differenziati in funzione delle specie di batteri che prendono di mira. Alcuni sono classificati come “ad ampio spettro” ed attaccano numerose specie, compresi i batteri benefici che risiedono nell’intestino. Questo può portare ad uno squilibrio all’interno del microbioma ed a possibili problemi digestivi. In opposizione a questo meccanismo, gli antibiotici a “spettro ristretto” sono più selettivi verso le specie che attaccano e danneggiano, colpendo solo 1–2 tipi di batteri e lasciando molti dei nostri microbi nativi a vivere in pace la loro vita.
-
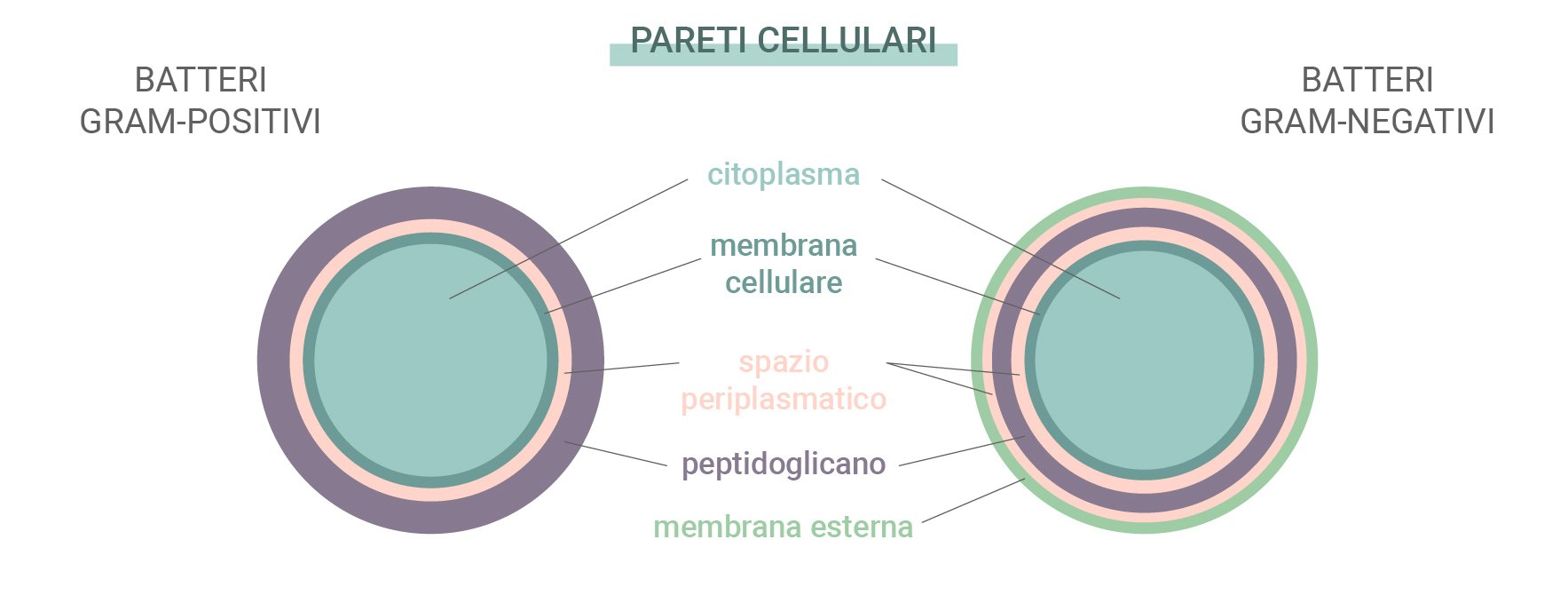
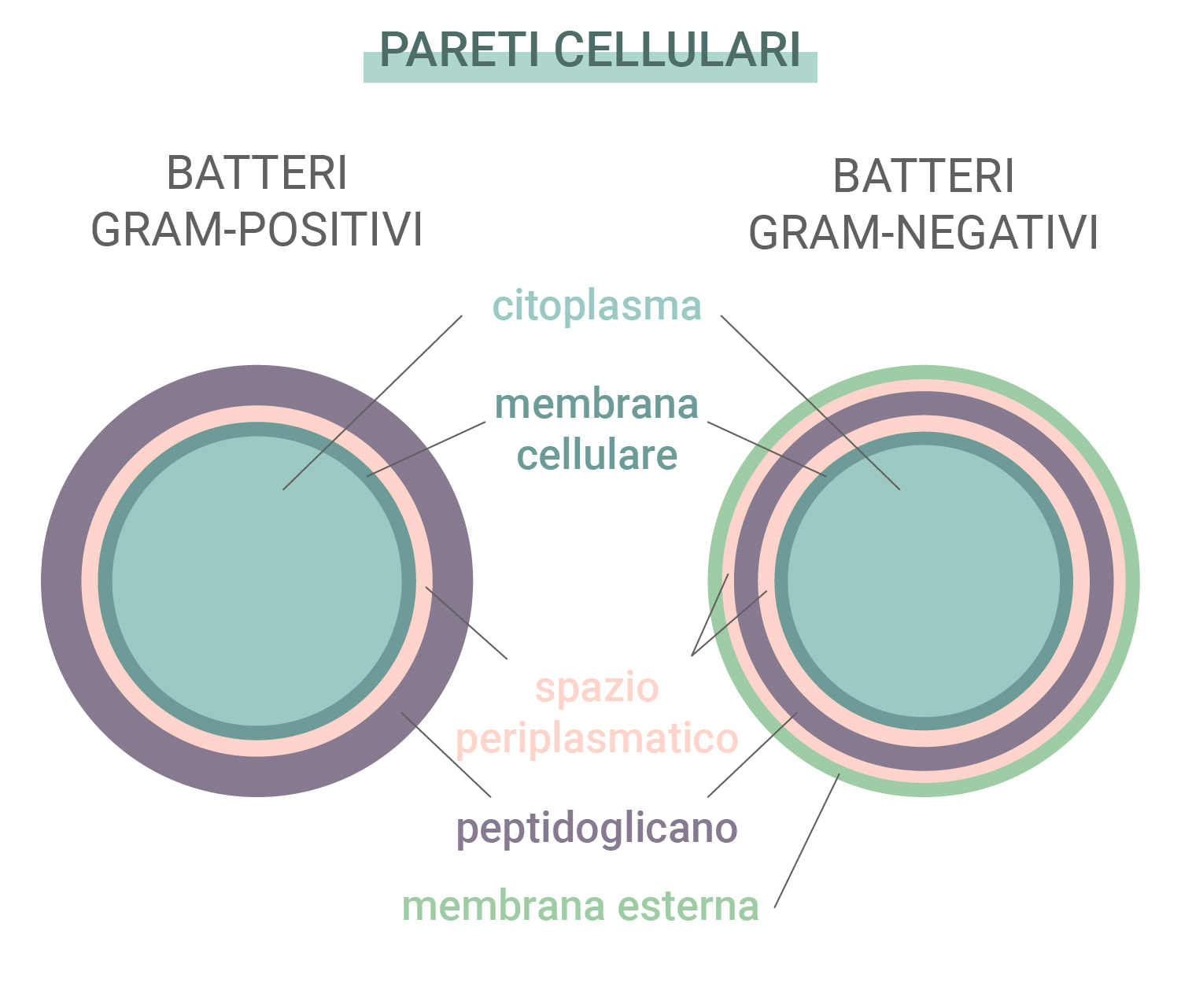
Batteri Gram-positivi e Gram-negativi
Alcuni batteri sono più resistenti rispetto ad altri nei confronti di antibiotici ed anticorpi creati dal nostro sistema immunitario. I batteri rientrano quindi in una di queste due categorie: Gram-positivi e Gram-negativi. Questo nome deriva da un test di colorazione utilizzato per identificare le specie di batteri.
Questi due tipi differiscono in base alle loro pareti cellulari. I batteri Gram-positivi non hanno una membrana esterna, ma presentano una parete cellulare complessa ed uno spesso strato di peptidoglicano (proteine e carboidrati). I batteri Gram-negativi, invece, presentano una membrana lipidica esterna ed un sottile strato di peptidoglicano. Poiché le specie Gram-negative hanno uno strato esterno più spesso, risultano di solito più resistenti agli antibiotici.
Sebbene il termine “antibiotico” significhi letteralmente “contro la vita”, questi farmaci funzionano solo su una categoria selezionata di microbi: i batteri. Gli antibiotici non possono proteggere il corpo dai virus, per diversi motivi. Prima di tutto, i virus entrano nelle cellule ospiti per replicarsi, ma gli antibiotici batteriostatici non attaccano le cellule ospiti. In secondo luogo, i virus non possiedono pareti cellulari, e questo significa che gli antibiotici battericidi non hanno nulla da attaccare.
I diversi tipi di antibiotici
Esistono diversi tipi di antibiotici e ciascuno di essi aiuta a combattere diverse forme di infezioni batteriche. Sebbene esistano centinaia di antibiotici, la maggior parte di essi rientra nei sei gruppi elencati qui di seguito:
| Penicilline | Questo gruppo comprende penicillina, amoxicillina, flucloxacillina ed altri farmaci. Le penicilline aiutano a combattere i batteri impedendo loro di formare pareti cellulari protettive, ossia le strutture che mantengono l’integrità di questi organismi unicellulari. Questi farmaci sono usati per trattare un’ampia gamma d’infezioni, comprese quelle della pelle, del torace e del tratto urinario. |
| Cefalosporine | Questi antibiotici ad ampio spettro sono usati per combattere numerosi tipi di infezioni, comprese le condizioni più gravi come meningite, polmonite e setticemia. |
| Amminoglicosidi | Questa classe di antibiotici viene utilizzata per combattere alcuni tipi di batteri gram-negativi. A volte sono assunti insieme ad altre forme di antibiotici e vengono somministrati principalmente negli ospedali a causa del rischio di gravi effetti collaterali, come i danni ai reni. |
| Tetracicline | Gli antibiotici appartenenti a questo gruppo, inclusa la doxiciclina, uccidono i batteri interrompendo la loro sintesi proteica. Sebbene la loro efficacia sia in qualche modo diminuita a causa della resistenza batterica, restano ancora utilizzati contro condizioni come l’acne. |
| Macrolidi | Sono prescritti a pazienti allergici alla penicillina. I macrolidi risultano efficaci anche nel combattere le infezioni polmonari come la polmonite. |
| Fluorochinoloni | I farmaci di questa classe, come la ciprofloxacina, sono oggi prescritti raramente a causa dei loro effetti collaterali negativi, tra cui nausea, vomito e sensibilità alla luce. In passato, i medici li prescrivevano per combattere le infezioni del tratto respiratorio ed urinario. |
| Penicilline |
| Questo gruppo comprende penicillina, amoxicillina, flucloxacillina ed altri farmaci. Le penicilline aiutano a combattere i batteri impedendo loro di formare pareti cellulari protettive, ossia le strutture che mantengono l’integrità di questi organismi unicellulari. Questi farmaci sono usati per trattare un’ampia gamma d’infezioni, comprese quelle della pelle, del torace e del tratto urinario. |
| Cefalosporine |
| Questi antibiotici ad ampio spettro sono usati per combattere numerosi tipi di infezioni, comprese le condizioni più gravi come meningite, polmonite e setticemia. |
| Amminoglicosidi |
| Questa classe di antibiotici viene utilizzata per combattere alcuni tipi di batteri gram-negativi. A volte sono assunti insieme ad altre forme di antibiotici e vengono somministrati principalmente negli ospedali a causa del rischio di gravi effetti collaterali, come i danni ai reni. |
| Tetracicline |
| Gli antibiotici appartenenti a questo gruppo, inclusa la doxiciclina, uccidono i batteri interrompendo la loro sintesi proteica. Sebbene la loro efficacia sia in qualche modo diminuita a causa della resistenza batterica, restano ancora utilizzati contro condizioni come l’acne. |
| Macrolidi |
| Sono prescritti a pazienti allergici alla penicillina. I macrolidi risultano efficaci anche nel combattere le infezioni polmonari come la polmonite. |
| Fluorochinoloni |
| I farmaci di questa classe, come la ciprofloxacina, sono oggi prescritti raramente a causa dei loro effetti collaterali negativi, tra cui nausea, vomito e sensibilità alla luce. In passato, i medici li prescrivevano per combattere le infezioni del tratto respiratorio ed urinario. |
Puoi fumare erba con gli antibiotici?
Sappiamo tutti che dovresti evitare di bere alcolici durante un ciclo di antibiotici, ma cosa può accadere fumando erba?
La cannabis ha sicuramente un profilo di sicurezza generale migliore rispetto all’alcol, ma alcuni composti contenuti nella pianta possono interagire con una serie di altre sostanze.
Di seguito, scoprirai come la cannabis possa influenzare il metabolismo dei farmaci e se sia consigliabile consumare THC o CBD durante l’assunzione di antibiotici.
-
La cannabis interagisce con altre sostanze
Il consumo di cannabis non ti fa solo sballare. Cannabinoidi come THC e CBD sono in grado di influenzare il sistema endocannabinoide in tutto il corpo, provocando reazioni biochimiche complesse e di vasta portata.
Il nostro corpo scompone e metabolizza tutto ciò che consumiamo, compresi i cannabinoidi. In qualità di organo responsabile della depurazione e fulcro del nostro metabolismo, il fegato svolge un ruolo importante in questo processo. Più specificamente, la famiglia di enzimi del citocromo P450 è responsabile del metabolismo di diversi cannabinoidi. I membri di questa famiglia enzimatica hanno anche il compito di metabolizzare circa il 90% dei farmaci[3].
Tuttavia, a causa delle loro interazioni con questi enzimi, i cannabinoidi come THC e CBD inibiscono il metabolismo dei farmaci da parte del citocromo P450[4]. Questo può portare a significative interazioni farmacologiche. Ad esempio, alcune ricerche hanno scoperto come la cannabis possa aumentare l’effetto anticoagulante del farmaco warfarin interrompendone il metabolismo attraverso questo meccanismo d’azione. Questi enzimi sono anche responsabili del metabolismo di diversi antibiotici, inclusa l’eritromicina, aumentando così la possibilità di reazioni avverse.
-
Il THC interagisce con gli antibiotici?
La ricerca sulle interazioni tra THC ed antibiotici rimane scarsa. Sebbene il THC ed alcuni antibiotici abbiano entrambi un impatto sugli stessi importanti enzimi epatici, il rischio di interazioni gravi sembra relativamente basso, ma questo dato è solo aneddotico. In effetti, nessuno studio approfondito ha analizzato il rischio, anche se esistono alcuni resoconti che documentano eventi avversi in persone che assumevano entrambe le sostanze contemporaneamente.
Detto questo, alterando il metabolismo del fegato, il THC potrebbe aumentare le probabilità di sperimentare gli effetti collaterali degli antibiotici. Inoltre, fumare qualsiasi cosa mentre si verifica un’infezione respiratoria ha il potenziale di aumentare la gravità[5] della condizione.
Infine, alcuni studi indicano il THC come un agente immunosoppressore[6]. Pertanto, ti consigliamo vivamente di informare un medico sul tuo consumo di cannabis, se prevedi di usarla mentre prendi antibiotici.
-
Il CBD interagisce con gli antibiotici?
Il CBD agisce come potente inibitore degli enzimi del citocromo P450 e, quindi, può alterare il metabolismo di alcuni antibiotici e predisporre i pazienti ad eventi avversi e ad un maggior rischio di effetti collaterali.
Come per il THC, esistono poche o nessuna ricerca che descriva in dettaglio il livello di rischio quando si assumono queste sostanze contemporaneamente. Tuttavia, sia il CBD che gli antibiotici sono assunti separatamente da milioni di persone ogni giorno. Le due sostanze vengono probabilmente mescolate spesso insieme e nessun resoconto significativo ha descritto nel dettaglio dei gravi eventi avversi. Questo però non significa che non possano verificarsi. Dovresti quindi informare un medico del tuo uso di CBD dopo aver ricevuto una prescrizione di antibiotici e seguire i suoi consigli.
-
La cannabis è una risposta ai batteri resistenti agli antibiotici?
La scienza deve ancora chiarire le implicazioni di un’assunzione simultanea di cannabis ed antibiotici. È tuttavia interessante notare che alcuni ricercatori stanno cercando di determinare se i composti della cannabis siano essi stessi degli antibiotici. Poiché i ceppi di batteri resistenti agli antibiotici continuano ad evolvere sfidando le opzioni farmacologiche convenzionali, gli scienziati stanno testando composti come THC e CBD sul campo di battaglia microbico. Ad esempio, in uno studio[7] pubblicato sulla rivista Communications Biology, si somministrò CBD come contrasto alla “minaccia immediata” rappresentata dall’agente patogeno Neisseria gonorrhoeae al fine di comprendere se il cannabinoide fosse in grado di offrire un potenziale terapeutico.
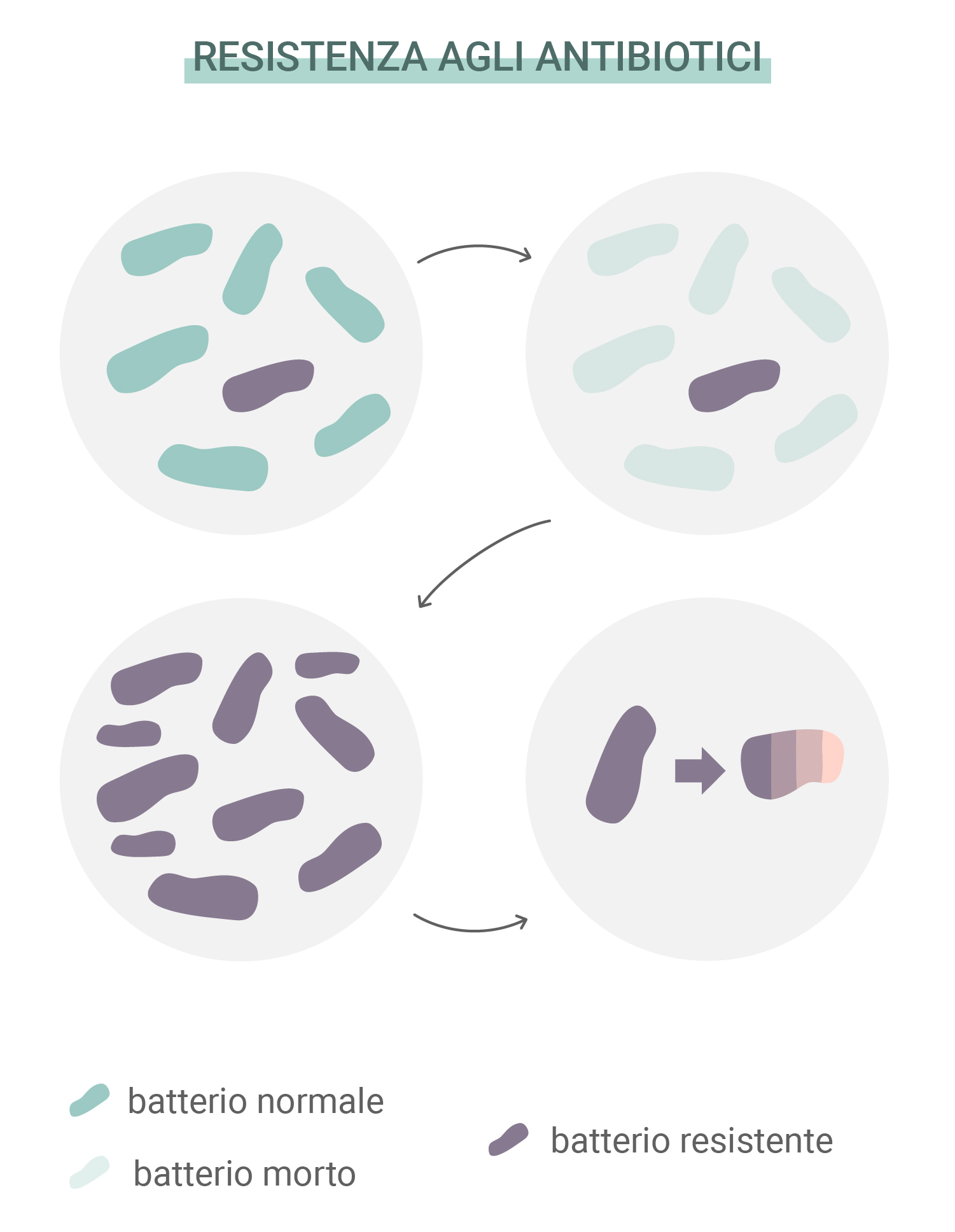
Cos’è la resistenza agli antibiotici?
Gli antibiotici hanno salvato milioni di vite e continuano a farlo. Ma i batteri si rifiutano di restare passivi in attesa della propria morte. Come tutte le altre forme di vita sulla Terra, possiedono la capacità di adattarsi alle minacce, superare le sfide e garantire la propria sopravvivenza. Questa caratteristica ha permesso ad alcune specie di sviluppare una resistenza agli antibiotici. La fonte di questo problema risiede in qualcosa che guida lo sviluppo di tutta la vita: la selezione naturale.
Proprio come altri organismi, i singoli batteri sviluppano mutazioni casuali. Alcune di queste sono funzionali, mentre altre sono completamente inutili. Tuttavia, di tanto in tanto, arriva una mutazione che migliora la capacità di un organismo di adattarsi e sopravvivere. Alcuni batteri sviluppano mutazioni che li rendono più resistenti agli antibiotici di altri. Quando i batteri suscettibili agli antibiotici muoiono, quelli che possiedono la mutazione benefica guadagnano più risorse e si moltiplicano.
Esempi di queste mutazioni di successo includono la trasformazione dello Staphylococcus aureus in MRSA (Staphylococcus aureus resistente alla meticillina). Questa forma di batteri ha sviluppato una resistenza alla meticillina ed alla penicillina, riuscendo a continuare la costruzione della sua parete cellulare anche di fronte a questi antibiotici grazie ad una modificazione genetica.
-
La minaccia incombente della resistenza agli antibiotici
L’Organizzazione Mondiale della Sanità (OMS) considera la resistenza agli antibiotici una delle maggiori minacce alla salute e allo sviluppo globali. Sebbene la resistenza agli antibiotici si sviluppi naturalmente, l’OMS indica l’abuso di antibiotici nell’uomo e negli animali come un fattore che aiuta il processo. Di conseguenza, infezioni come polmonite, tubercolosi, gonorrea e salmonellosi stanno diventando più difficili da trattare.
I singoli individui possono aiutare a frenare questo fenomeno assumendo solo antibiotici prescritti da medici e non assumendoli mai quando non ne hanno bisogno. Gli operatori sanitari possono anche aiutare a rallentare il tasso di resistenza agli antibiotici rifiutandosi di prescrivere eccessivamente questi medicinali.
Anche i ricercatori stanno facendo la loro parte dando la caccia a nuove forme di antibiotici in grado di contrastare i ceppi mutati. Ma dove stanno guardando? Alcuni considerano la cannabis come una potenziale fonte di nuovi antibiotici.


La marijuana è un potenziale antibiotico?
Come può una pianta fermare il processo di mutazione dei batteri? Bene, anzitutto gli antibiotici derivano dai funghi, un gruppo di organismi naturali. In secondo luogo, le piante hanno fronteggiato batteri ed altri microbi in una corsa evolutiva agli armamenti per milioni di anni. Sono quindi diventate piuttosto efficienti nella produzione di molecole che tengono a bada questi agenti patogeni.
Più specificamente, le piante si proteggono in gran parte producendo metaboliti secondari. Queste molecole non sono coinvolte nella crescita o nello sviluppo di una pianta, ma servono piuttosto come armi chimiche. Le piante di cannabis hanno un buon arsenale, producendo oltre 100 cannabinoidi e 200 terpeni per questo scopo.
Potenziale antibiotico di cannabinoidi e terpeni
I ricercatori hanno esplorato le proprietà antibatteriche degli estratti di cannabis e dei cannabinoidi per diversi decenni. I primi studi risalgono agli anni ’50. Sebbene i ricercatori abbiano osservato effetti battericidi, all’epoca la mancanza di conoscenze sulla fitochimica della cannabis ha impedito loro di determinarne i componenti attivi.
I ricercatori hanno compiuto una svolta nel 1976 quando scoprirono le azioni batteriostatiche e battericide del THC e del CBD contro i batteri Gram-positivi. Alcuni studi hanno anche testato degli oli essenziali di canapa contro alcune forme di batteri.
Questi preparati includono nuovi cannabinoidi e terpeni come pinene, limonene e ocimene. Gli studi hanno riscontrato un’attività antimicrobica da moderata a buona in vitro, suggerendo che una combinazione di costituenti della cannabis potrebbe rivelarsi utile nella ricerca futura.
Gli studi sulla ricerca di nuovi antibiotici si sono concentrati su diversi cannabinoidi. Il THC, il principale componente psicotropo della cannabis che causa lo “sballo”, sembra in qualche modo promettente. Molti studi stanno finalmente esplorando la sua efficacia in modo più approfondito, mentre i risultati di una ricerca del 2008 giustificano un’ulteriore esplorazione dei suoi effetti contro l’MRSA[8].
Esistono altri cannabinoidi antibatterici?
Il THC è spesso al centro dell’attenzione nella ricerca sulla cannabis. Naturalmente, il suo effetto psicotropo è sempre un argomento di dibattito: alcuni apprezzano questi effetti, ma i cannabinoidi non psicotropi risultano più interessanti per i ricercatori in quanto non espongono i pazienti a questi effetti collaterali.
| CBD | |||||||
|---|---|---|---|---|---|---|---|
|
Il CBD, o cannabidiolo, non produce effetti psicotropi, ma coloro che ne fanno uso segnalano un effetto di lucidità mentale che non altera la funzione cognitiva. Il CBD si trova oggi al centro di centinaia di studi che esplorano i suoi possibili benefici, inclusa la sua azione contro i batteri resistenti agli antibiotici. Un documento del 2021 intitolato “The antimicrobial potential of cannabidiol” ha segnato alcuni seri progressi in questo campo[9]. I dati documentano il potenziale del CBD nel combattere i batteri Gram-negativi che costituiscono una “minaccia immediata” come la Neisseria gonorrhoeae. |
|||||||
| CBG | |||||||
| Hai mai sentito parlare del cannabigerolo, o CBG? La sua forma acida, CBGA, è nota come “cannabinoide madre” poiché questa molecola non psicotropa funge da precursore chimico di altri cannabinoidi, inclusi THC e CBD. I ricercatori hanno anche studiato il CBG per il suo potenziale antibiotico ed alcuni studi lo hanno confrontato con la vancomicina, un farmaco usato per trattare numerosi tipi di infezioni batteriche, in modelli murini di MRSA. | |||||||
| CBD | |||||||
|---|---|---|---|---|---|---|---|
|
Il CBD, o cannabidiolo, non produce effetti psicotropi, ma coloro che ne fanno uso segnalano un effetto di lucidità mentale che non altera la funzione cognitiva. Il CBD si trova oggi al centro di centinaia di studi che esplorano i suoi possibili benefici, inclusa la sua azione contro i batteri resistenti agli antibiotici. Un documento del 2021 intitolato “The antimicrobial potential of cannabidiol” ha segnato alcuni seri progressi in questo campo[9]. I dati documentano il potenziale del CBD nel combattere i batteri Gram-negativi che costituiscono una “minaccia immediata” come la Neisseria gonorrhoeae. |
|||||||
| CBG | |||||||
| Hai mai sentito parlare del cannabigerolo, o CBG? La sua forma acida, CBGA, è nota come “cannabinoide madre” poiché questa molecola non psicotropa funge da precursore chimico di altri cannabinoidi, inclusi THC e CBD. I ricercatori hanno anche studiato il CBG per il suo potenziale antibiotico ed alcuni studi lo hanno confrontato con la vancomicina, un farmaco usato per trattare numerosi tipi di infezioni batteriche, in modelli murini di MRSA. | |||||||
Il futuro della cannabis come antibiotico
Possiamo quindi aspettarci di vedere presto antibiotici a base di cannabis negli scaffali delle farmacie? Non ancora. I ricercatori hanno verificato l’azione dei cannabinoidi contro alcuni preoccupanti ceppi batterici emergenti, ma gli studi restano oggi allo stadio preclinico.
La scienza sta oggi verificando come THC, CBD ed altre molecole possano risultare efficaci contro colture batteriche realizzate in laboratorio. Speriamo quindi di veder emergere anche ulteriori ricerche nell’area delle interazioni farmacologiche tra cannabis ed antibiotici. Nuove scoperte in quest’area aiuteranno sia i pazienti che i medici nella scelta tra continuare od interrompere l’uso di cannabis durante il trattamento delle infezioni con antibiotici.
Disclaimer medicoLe informazioni elencate, riferite, o aventi link provenienti da questo sito sono destinate esclusivamente a scopi educativi e non forniscono consulenza professionale medica o legale. Royal Quees Seeds non ammette, sostiene o promuove l'uso di sostanze legali o illegali.
Royal Queen Seeds non può essere ritenuta responsabile per i materiali ai quali fanno riferimento le nostre pagine, o per pagine delle quali forniamo link che ammettano, sostengano o promuovano attività o uso di sostanze legali o illegali.
Si prega di consultare il proprio medico o un professionista sanitario prima di utilizzare qualsiasi prodotto o metodo elencato, descritto o avente link con questo sito web.
- A Brief History of the Antibiotic Era: Lessons Learned and Challenges for the Future https://www.ncbi.nlm.nih.gov
- One discovery that changed the world | Florey 120 Anniversary | University of Adelaide https://health.adelaide.edu.au
- The Effect of Cytochrome P450 Metabolism on Drug Response, Interactions, and Adverse Effects https://www.aafp.org
- Cannabinoid Interactions with Cytochrome P450 Drug Metabolism https://pubmed.ncbi.nlm.nih.gov
- Smoking in acute respiratory infections https://www.cebm.net
- How cannabis suppresses immune functions https://www.sciencedaily.com
- The antimicrobial potential of cannabidiol https://www.nature.com
- Antibacterial cannabinoids from Cannabis sativa: a structure-activity study - PubMed https://pubmed.ncbi.nlm.nih.gov
- The antimicrobial potential of cannabidiol | Communications Biology https://www.nature.com






































